慢性腎臓病(Chronic Kidney Disease:CKD)と診断されたら“食事療法”が必要となります。慢性腎臓病(CKD)発症の危険因子には、高齢以外に、高脂血症、糖尿病、脂質異常、高尿酸血症、肥満およびメタボリックシンドロームなどがあります。これらの疾患には普段からの食生活が大きく関係しており、慢性腎臓病進行を抑えるには食事療法がとても重要になります。今回は、慢性腎臓病(CKD)患者さんにとって重要な食事療法についてお話していきたいと思います。
コンテンツ
慢性腎臓病(CKD)のステージによって食事療法は違うの?
慢性腎臓病(CKD)では、病気の進行度合いによって5つのステージに分類されており、それぞれのステージに応じた食事療法が必要となります。そのため、ご自身が慢性腎臓病(CKD)のどのステージなのかをしっかりと把握することが大切です。
<慢性腎臓病(CKD)のステージ分類>
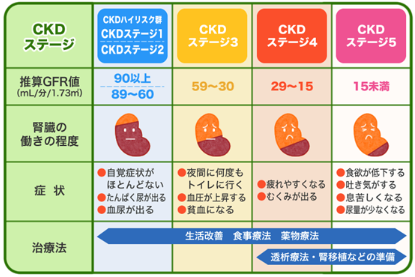
http://www.nsaisei.or.jp/contents/medical/section/kidney.php
食事療法を始める前に知っておくべきこととは?
BMI(Body Mass Index)
体重(kg)÷身長(m)÷身長(m)=BMI
<例>60㎏の160㎝の場合
60÷1.6÷1.6=23.43
肥満分類(日本肥満学会 肥満基準 2000年)
|
状態 |
指数 |
|
低体重(痩せ型) |
18.5未満 |
|
普通体重 |
18.5以上、25未満 |
|
肥満(1度) |
25以上、30未満 |
|
肥満(2度) |
30以上、35未満 |
|
肥満(3度) |
35以上、40未満 |
|
肥満(4度) |
40以上 |
標準体重
身長(m)×身長(m)×22=標準体重(kg)
<例>160㎝の人の場合
1.6×1.6×22=56.32
必要エネルギー量(kcal/日)
1日あたりに必要なエネルギー量は、一般的に男性は1,600~2,000kcal、女性は1,400~1,800kcalの範囲といわれています。体重や身体を動かす程度によって異なります。
標準体重(kg)×身体活動量25~35kcal(※)=必要エネルギー量(kcal)
※標準体重1㎏あたりの身体活動量の目安
・軽労作(デスクワークが多い職業など) 25~30kcal
・普通の労作(立ち仕事が多い職業など) 30~35kcal
・重い労作(力仕事が多い職業など) 35kcal~
ただし肥満者の場合には20~25kcalとし、まず2~3%/月の体重減少を目指す。(目
標体重まで)
慢性腎臓病の食事療法の大きな4つのポイントとは?
- たんぱく質は、摂取不足に注意しながら制限する
- 食塩は、決められた量に収まるように制限する
- エネルギーは、十分に摂取する
- カリウムは、ステージに応じた量に制限する
慢性腎臓病(CKD)ステージに合わせた食事療法のポイントとは?
CKDステージ1~2
・塩分の取り過ぎに注意。基本6g/日未満。蛋白尿が少なくかつ高血圧を伴わない場合には、10g/日未満とされています。
・肥満の解消(BMI25未満)。LDLコレステロールを120mg/dL未満にコントロール。
・たんぱく質を過剰摂取しない。1.2g/標準体重(kg)/日未満。
・暴飲暴食や栄養バランスの悪い食事はやめる。
・痛風の方は、尿量を2L/日以上保つように水分摂取する。(高度の浮腫みがある場合は注意)
・血糖コントロールが必要な場合、炭水化物や糖分の摂り過ぎに注意する
CKDステージ3~5
・たんぱく質の制限
たんぱく質は、身体を作るのに大切な栄養素です。しかし、腎臓に負担をかけないためにも必要以上に摂取しないように制限が必要です。
|
CKDステージ |
たんぱく質(g/標準体重kg/日) |
|
ステージ3a (GFR 45~59) |
0.8~1.0 |
|
ステージ3b (GFR 30~44) |
0.6~0.8 |
|
ステージ4 (GFR 15~29) |
0.6~0.8 |
|
ステージ5(透析導入前) (GFR<15) |
0.6~0.8 |
・塩分の制限
塩分は3g/日以上、6g/日未満に制限する。
・十分なエネルギーの補給
エネルギー不足の状態では栄養状態が悪化します。またエネルギーが不足することで、体のたんぱく質がエネルギーとして使われることで腎臓に有害な物質が増加します。
・カリウムの制限
ステージに合わせた摂取量の制限が必要です。
|
CKDステージ |
カリウム(mg/日) |
|
ステージ3b (GFR 30~44) |
≦2,000 |
|
ステージ4 (GFR 15~29) |
≦1,500 |
|
ステージ5(透析導入前) (GFR<15) |
≦1,500 |
・リン・水分の制限
高度の浮腫みがある場合は、水分摂取量の制限が必要となります。医師に相談し、制限量を守る必要があります。
高リン血症は心血管疾患(Cardio Vascular Disease:CVD)狭心症や心筋梗塞の危険因子であり、血清リン値4.5mg/dL以上で死亡リスクが上がるといわれているため、摂取量については医師に相談する必要があります。
リン摂取量=たんぱく質(g)×15mg/日以下
・飲酒
飲酒は、エタノール量で男性20~30mL/日以下、女性10~20mL/日以下が適正量になります。
<例>アルコール度数5%の缶ビール1本(350ml)の中に含まれるエタノール量は、18mlです。男性では1~1.5本/日、女性では1本/日が適正量となります。
慢性腎臓病(CKD)にとって重要な塩分制限
日本人は、もともと塩分を多く摂りやすい傾向にあります。腎臓の機能が低下すると、塩分の排泄機能が落ちてしまうため、食塩を多く摂取してしまうと血液中のナトリウム濃度が高くなり、浮腫(むくみ)や高血圧の原因となり腎臓に負担をかけます。高血圧予防のためにも食塩は、1日6g未満に制限することが大切です。
焼き魚、味噌汁、煮物、おひたし、たくあん漬というごく普通の和食1食に含まれる食塩の量は、『約5.8g』と1食分で1日量のほとんどを摂ってしまうことになってしまいます。
食塩1gの目安

http://www.satounaika.com/dietician-column/41-dietician-column5.html
減塩の工夫
・薄味にしたり、だしを利かせる
・新鮮な素材を使用する
・適温で食べる(熱いものは熱く、冷たいものは冷たく)
・味噌汁は具を多くし、1日1杯程度にする
・しょうゆやソースはかけずに付けて食べる
・漬物、インスタント食品、加工食品、せんべいなどを食べ過ぎない
・麺類の汁はなるべく飲まず残すようにする
・酢、レモン、すだちなどの酸味や香辛料を使い味にアクセントをつける
・青じそ、ゆず、みょうが、ハーブなどの香りを利用する
・油で揚げたり、焼いたりして香ばしさを出す
・しょうゆはそのまま使わず、だし汁と合わせて割醤油などにする
・塩分は1食の料理の1~2品に重点的に使用する
減塩調味料使用時の注意点
- いつもと同じ量を使用することで減塩になるので使いすぎには注意が必要
- 食塩の一部を塩化カリウムに置き換えられたものが多いため、カリウムの量に注意
市販食品の栄養成分欄で塩分量をチェック
栄養成分欄に表示されているナトリウム(Na)は、食塩量を示しているわけではありません。ナトリウム量(g)から食塩量に換算する必要があります。
食塩(g)=ナトリウム(g)×2.54
<例>
|
エネルギー |
285.4kcal |
|
たんぱく質 |
1.5g |
|
ナトリウム |
123.0mg |
ナトリウム(Na)0.123×2.54=0.3g
たんぱく質制限食の重要性
必要以上に摂取したたんぱく質は通常の場合、老廃物として腎臓から尿中に排出されます。しかし、慢性腎臓病(CKD)になると腎機能が低下し、血液中に老廃物が蓄積することで尿毒症になりやすくなり、さらに尿毒性物質が腎臓に負荷をかけてしまいます。
たんぱく質の制限は、腎機能低下の最大のリスクである、尿蛋白の減少や血液中の尿素窒素(老廃物)を低下させ残腎機能(残っている腎臓の機能)の悪化予防にはとても重要です。
たんぱく質の質
たんぱく質制限を行うと必須アミノ酸(体内で合成できないアミノ酸)の不足することがあります。すると、体蛋白の異化(体のたんぱく質を分解)が起こります。そのため、良質なたんぱく質を摂取することが重要となります。
良質なたんぱく質とは、加工されていない肉類、魚介類、卵、乳製品などの動物性たんぱく質のことをいいます。指示たんぱく質量が40g以下の場合、指示たんぱく質量の60~65%程度(40gならば24~26g)を動物性たんぱく質で摂取する必要があります。
蛋白制限を守る工夫
主菜で見た目のボリューム感をだす
・骨付きや殻つきで盛り付ける
・薄切り肉や魚は野菜を真にして巻いて調理する
・衣をつけて揚げる
・中心を高くして山型に盛り付ける
治療用特殊食品を利用する
たんぱく質の含有量を通常の1/10~1/20に減らしたご飯や麺類、パン、でんぷん製品(はるさめ・くずなど)を利用する
エネルギーは十分にとる
エネルギーは、主に炭水化物、脂質、たんぱく質から得られます。エネルギーが不足すると、体の中のたんぱく質が分解されエネルギー源になり(異化作用)、体内の尿素窒素が増えてしまいます。これは、たんぱく質を多く食べたことと同じ状態となり、たんぱく質制限をする意味がなくなり、腎臓に負担がかかってしまいます。
エネルギーを十分にとる工夫
・たんぱく質が含まれない砂糖・でんぷん等や油を上手に使用する
・サラダ油やマヨネーズ、ドレッシングなどの油類は、少量で高カロリーがとれます
・エネルギー補助食品を活用する

カリウム(K)に注意が必要?
腎機能が低下すると、カリウムが排泄できなくなり血液中のカリウムが増加することがあります。血清カリウムが増加すると不整脈を引き起こしたり、高くなり過ぎると心停止を起こすことがあるので制限が必要になります。カリウムの具体的な数字を把握することは難しいので調理法方法やカリウムの多く含む食品の摂取を避けるようにしましょう。
カリウムを制限する工夫
・野菜やイモ類は小さく(細かく)切って、たっぷりのお湯で茹で、茹で汁を捨ててから調理する
・生野菜は千切り、薄切りにし、流水に30分程度さらしてから使用する
・きゅうりは輪切りにして酢水でもむ
・大根おろしは汁を軽く絞ってから食べる
・生の果物は少なめにし、缶詰を利用(シロップは捨てる)
バナナ、キウイフルーツ、メロンなどはカリウムが特に多く注意
・ドライフルーツ、種実類も注意
干し柿、干し芋(乾燥芋)、レーズン、落花生、アーモンドなど
・海藻類は食べ過ぎに注意する
わかめ、昆布、のり、きくらげ、ひじき、めかぶ、もずく
・インスタントコーヒーは控えめにする
・豆類を控える
大豆、納豆、煮豆、あん類、ピーナッツ
・芋類を控える
・100%ジュース(野菜、果物)を飲まない
リンの摂取量にも注意が必要?
高リン血症は心血管疾患(Cardio Vascular Disease:CVD)狭心症や心筋梗塞の危険因子であり、血清リン値4.5mg/dL以上で死亡リスクが上がるといわれています。
食品に含まれるリンはその多くがたんぱく質に含まれています。そのため、たんぱく質の摂取量が多いとリン摂取量も多くなるので注意が必要です。
リンの多い食品
魚介類…鮎、わかさぎ、ししゃも、筋子、たらこ、するめ、干しエビ、しらす干し
肉類 …牛モモ、ベーコン、鶏ムネ肉、ハム、レバー、ソーセージ
卵 …卵黄、うずらの卵
乳製品…牛乳、ヨーグルト、チーズ、脱脂粉乳
豆類 …きな粉、いんげん豆
種実類…アーモンド、カシューナッツ、落花生
リンの摂取を控える工夫
・たんぱく質を摂りすぎない
・加工食品を控える
ハム、ソーセージ、ウインナー、かまぼこ、ちくわ、インスタント食品
・乳製品を多く摂らないようにする
コーヒーはミルクなしにする
・しらす干し、ししゃも、うなぎ、あなご、ハモなど丸ごと食べる魚を食べないように
する
・貝柱、エビ、カニ、いかなどを控える
・低リン食品を利用する
食事療法を継続していくには?
食事は、1日3食356日続いていくもので負担に感じている方や、継続していけるか不安に感じている方もいらっしゃるのではないでしょうか。しかし、控えなければいけない食品も組み合わせを工夫したり、宅配食や治療用特殊食品を上手に活用したりすることで負担軽減しながら継続しで食べる楽しみを広げていきましょう。
原疾患や病期、合併症によって治療食は異なってきます。まずは、病院の医師や栄養士にご気軽にご相談してみてください。